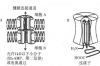
肥厚型心肌病(hypertrophic cardiomyopathy,HCM)是一种常染色体显性遗传性心肌疾病,编码心肌肌小节蛋白基因突变是HCM的遗传学病因,其病理以非对称性室间隔肥厚,心肌细胞肥大、排列紊乱,心肌间质纤维化为主要特征。其中,左心室中部肥厚型梗阻性心肌病(mid-ventricular hypertrophic obstructive cardiomyopathy,MVHOCM)是HCM相对罕见的亚型,亦是其病理生理学的重要组成部分,其主要特征为左心室中部乳头肌与室间隔部非对称性肥厚并伴有左心室心尖部与基底部间压力阶差。迄今,MVHOCM的病因及发病机制仍未被完全阐明,由于其临床症状较重且无有效的治疗方法,预后不良。 一、流行病学 1975年,Falicov和Resnekov首次报道了2例MVHOCM。由于其相对罕见,因此在临床上极易被忽视。截至目前,尚无国际大样本多中心的临床研究,亦无统一的MVHOCM诊断标准,且各研究间由于存在种族差异,样本选择偏倚等,故尚未形成对MVHOCM发病率的统一认识。Wigle等报道MVHOCM在总体HCM患者中的发病率约为5%。Minami等在亚裔人HCM患者的单中心研究中发现MVHOCM约占HCM的9.4%,而在非亚裔人群中,MVHOCM约占HCM的1%,而Fighali等报道在美国人群中的发病率却高达12.9%。 Minami等报道了46例MVHOCM患者,与非MVHOCM患者相比,MVHOCM是HCM相关死因(包括心原性猝死、致命性心律失常、心力衰竭、缺血性脑卒中)的独立危险因素,尤其是在预测猝死与潜在的致命性心律失常方面。与左心室流出道梗阻(OTO)患者相比,MVHOCM的总体死亡率相当,而猝死与致命性心律失常的发生率则明显增加。MVHOCM合并心尖部室壁瘤也是HCM相关死因的独立危险因素,患者易出现恶性心律失常、血栓形成等,通常预示不良的临床结局。此研究表明,与典型的HCM及OTO患者相比,MVHOCM患者预后较差。 此外,Kawai等报道了一例MVHOCM患者,20年随访结果显示左心室中部肥厚梗阻部位消失,但左心室容积显著增大,最终转变为扩张型心肌病,而扩张型心肌病与不良临床预后相关,此研究提示MVHOCM患者可能是发展为扩张型心肌病的危险人群。 二、致病基因型及致病机制 迄今,虽然已发现至少13种编码肌小节蛋白基因1000多个位点突变可引起HCM,但国内外对MVHOCM的具体致病基因和发病机制的研究报道较少。Poetter等首次在MVHOCM患者中发现肌球蛋白必需轻链(essential myosinlight chain,ELC)基因错义突变(Met149Val,Arg154His)和肌球蛋白调节轻链(regulatory myosin light chain,RLC)基因错义突变(Glu22Lys,Ala13Thr,Pr095Arg),上述突变均为杂合性突变,该致病基因在其家系中呈常染色体显性遗传,而Olson等发现该致病基因在一家族中呈常染色体隐性遗传。上述两种研究结果表明同一肌球蛋白轻链基因其不同基因位点突变既可呈常染色体显性遗传又可呈常染色体隐性遗传。此外,Lee等对5例MVHOCM患者进行8种常见基因筛查,发现患者仅存在MYBPC3基因突变,而ELC和RLC基因无异常。这表明作为MVHOCM不仅与肌球蛋白轻链基因突变有关,而且可与其他常见肌小节蛋白基因突变有关。 1.心肌伸展活化反应(stretch-activation response)受损:当肌球蛋白重链铰链区的调节区结构域中存在正常结构和功能的ELC和RLC时,肌球蛋白横桥呈拉长状态且有一定硬度,此时可通过调节区结构域丝氨酸磷酸化状态来改变该区域的弹性势能,进而产生心肌伸展活化反应(stretch-activation response),以控制心肌纤维摆动效率(oscillatorpower)的输出,最终引起心脏乳头肌收缩与舒张。当ELC和RLC氨基酸突变(如Met149Val,Arg154His)发生在保守的丝氨酸磷酸位点周围时,则可影响其磷酸化状态,使其弹性势能减弱,最终降低肌丝张力敏感率,降低心肌伸展活化反应和横桥的摆动周期的转变速率。上述改变使乳头肌负荷增大,长期乳头肌高负荷可导致心脏乳头肌纤维排列紊乱与肥厚,最终造成左心室中部肥厚梗阻。 2.RLC中Ca2+ _Mg2+结合位点特性改变:Szczesna-Cordary等对RLC的E22K转基因小鼠观察后发现,与野生型小鼠相比,乳头肌细胞内Ca2+明显降低,乳头肌产生的最大收缩力和ATP酶活性降低20%。E22K位点突变降低了RLC的Ca2+亲和力而增加Mg2+亲和力,且RLC与Ca2+的解离速率加快,与正常情况下处于Ca2+饱和状态下的RLC相比,处于Mg2+饱和状态下的RLC仅产生较小肌丝收缩力,心肌收缩力减低进而导致心脏每搏出量下降,通过增加心率来维持心脏输出量,心脏长期处于高负荷状态最终导致了心室乳头肌纤维肥厚。RLC中Ca2+ _Mg2+结合位点特性的改变可能是RLC突变引起MVHOCM的重要机制。 三、病理生理学特点 左心室中部闭塞与舒张早期二尖瓣反流是MVHOCM最具特征性的病理生理学特点。由于其肥厚部位发生于左心室游离壁与室间隔中部,收缩期左心室中部形成的狭窄的肌性通道将左心室腔分隔为基底腔(上端)和心尖腔(下端),基底腔内的血流在收缩期经左心室流出道射人升主动脉,而心尖部血液淤滞形成的高压腔随着左心室中部梗阻的解除,可在舒张早期反流入左心房,形成舒张早期二尖瓣反流。 在彩色多普勒血流显像上有其特征性血流特点,表现为左心室中部收缩期湍流和舒张期异常血流,该异常血流存在于心尖部与左心室流人道之间。在心室舒张早期,心尖部与左心室流人道之间出现稳定的高速血流,方向由心尖部朝向左心室流人道,此血流方向与同时开放的二尖瓣血流呈反向流动,此时心尖部高压腔内的部分血液在舒张早期反流入左心房,形成舒张早期二尖瓣反流。而在进入心房收缩期和心室等容收缩期后,心尖部与左心室流人道之间出现短暂的反常血流,方向由左心室流人道朝向心尖部,这一跨越左心室中部狭窄通道的心尖部血流充盈既可能与心房收缩期延迟有关,也可能是等容收缩期血液逆流入左心室心尖部所致。在随后的心室快速射血期,自心尖部向左心室流人道出现短暂低速的前向血流,随着左心室中部的肌性通道随心室收缩而闭塞时,此前向血流即终止。 四、临床表现及并发症 MVHOCM患者常伴有明显且严重的临床症状,但无特异性。常见的临床症状为劳力性呼吸困难、疲倦、心悸、心绞痛、头晕及晕厥等。多在心尖部闻及收缩期杂音且较OTO杂音弱,Valsalva动作可增强此杂音。少数患者平时无症状,也可突然出现致命性心律失常如心室颤动或心原性猝死。常见的并发症如下。 心尖室壁瘤:MVHOCM合并心尖室壁瘤在总体HCM中的发生率约为1%,其高死亡率与心尖室壁瘤形成密切相关,当MVHOCM合并心尖室壁瘤时易引起室性心动过速、体循环栓塞(发生率约30%)等心血管不良事件。目前认为,左心室心尖室壁瘤形成与MVHOCM造成的左心室壁腔内压升高有关。心室壁压升高增加了心尖部心肌的压力和容量负荷,此处心肌的需氧量增加,同时冠状动脉灌注压力减低,两者共同导致了心尖部心肌慢性缺血,心肌运动能力减低、顺应性下降,最终导致室壁瘤形成。诊断心尖室壁瘤时应排除冠状动脉病变引起者。由于左心室中部心肌的广泛肥厚,心尖室壁瘤通常很难由经胸超声心动图检查直接识别,临床上常把舒张早期二尖瓣反流(左心室至左心房)作为识别隐匿性心尖室壁瘤和心血管不良事件(如室性心动过速,体循环栓塞,心肌缺血)的重要标志。 恶性心律失常:Mantica等经电生理检查发现心尖室壁瘤的疤痕边缘和心肌纤维化通常是恶性室性心律失常的起源部位,其中非持续性和持续性室性心动过速在MVHOCM合并心尖室壁瘤患者中最多见。 心尖附壁血栓:长期心室腔内血液动力学紊乱及心内膜损伤是引起心尖附壁血栓的重要原因。心尖附壁血栓多是体循环血栓栓塞的重要来源,尤其是当MVHOCM合并心尖室壁瘤时其发生率高达30%。 五、诊断及鉴别诊断 由于MVHOCM患者临床表现无特异性,诊断时仅依靠病史采集、体格检查和心电图表现极易造成漏诊,临床上主要是依据多普勒二维超声心动图、心脏MRI成像及左心室造影检查做出诊断。此外,基因突变位点的检出可能是其诊断的金标准,但目前尚未广泛应用于临床。 二维多普勒超声心动图:为目前诊断MVHOCM最常用和最简便的无创性检查手段。其诊断标准为:(1)显著的左心室中部室壁肥厚,舒张末期最大室壁厚度≥15 mm(或有明确家族史且室壁厚度≥13 mm);(2)左心室心尖部至左心室基底部存在压力阶差≥30 mm Hg(1mm Hg=0.133 kPa),常伴特征性收缩末期持续的异常高速血流(由心尖至心底部)及舒张早期二尖瓣反流信号,且左心室中部收缩期梗阻或闭塞,呈“沙漏形”(hourglass appearance),同时应除外SAM现象引起的OTO;(3)需除外其他原因引起左心室肥厚的疾病,如主动脉瓣狭窄、高血压病、心肌淀粉样变性等。有时经胸超声心动图检查亦易造成漏诊和误诊,其在诊断MVHOCM敏感性和特异性受到一定的限制。实时三维超声心动图技术能更清晰显示复杂精细心脏解剖结构、病理生理及功能,可弥补经胸超声心动图诊断MVHOCM的不足,但目前该技术尚未常规用于临床诊疗中。 心脏MRI:既具有心脏任意层面扫描的特点,又具有计算机重建图像的能力和高度的软组织分辨力,为目前诊断MVHOCM的可靠、无创的检查方法。左心室中部梗阻时在左心室长轴切面可观察到收缩期左心室中部高速血流信号,采用相位对比流速编码技术(VEC),可定性定量地评估梗阻程度,计算压差。此外还可清晰显示室间隔和乳头肌肥厚部位,心尖室壁瘤和附壁血栓。 左心室造影:诊断灵敏度高,但属于有创性诊断检查技术,不作为首选检查方法。左心室造影能清晰显示左心室中部收缩期梗阻或闭塞,多呈“哑铃状”或“沙漏形”,左心室心尖部至左心室基底部压力阶差≥30 mm Hg,而左心室流出道无明显压力阶差,此方法可同时观察心室壁运动功能,乳头肌肥厚程度,有无室壁瘤形成及二尖瓣反流等。当高度怀疑患者合并冠心病时,应同时对其进行冠状动脉造影,观察其是否合并存在冠状动脉病变及其病变的部位和程度。心电图:本病无特异性心电图表现,多为左心室高电压,巨大负向T波等,当合并心尖部室壁瘤时,多在V1~ V4上表现为T波倒置和(或)ST段呈上斜型抬高(≥2 mm),可出现病理性Q波或QS波,并易发生室性心动过速。24 h动态心电图可有室性早搏、非持续性或持续性室性心动过速、心房颤动、心房扑动等非特异性表现,严重者可发生心室颤动。 此外,MVHOCM应与先天性左心室憩室,双腔左心室及假性左心室室壁瘤进行鉴别,根据二维多普勒超声心动图,一般不难作出鉴别诊断。 六、治疗 MVHOCM的治疗包括药物治疗和非药物治疗,其治疗目标为降低心室内压力阶差,缓解梗阻症状和预防猝死。因MVHOCM通常伴有明显症状,且合并左心室中部梗阻和压差,故患者应接受猝死危险因素的评估。患者应避免过度劳累、情绪激动、竞技运动等,并避免使用增强心肌收缩力和减轻心脏负荷的药物,如洋地黄类、利尿剂、血管扩张剂等。 1.药物治疗:对于诊断明确且有症状的MVHOCM患者,药物治疗为首选治疗手段。常用的治疗药物包括β受体阻滞剂、钙通道阻滞剂、丙吡胺及西苯唑啉等。β受体阻滞剂与非二氢吡啶类钙通道阻滞剂在解除左心室中部梗阻和降低室内压差方面作用有限且疗效尚存在不确定性,目前仍处于经验性用药。部分MVHOCM患者应用丙吡胺治疗后症状和梗阻部位压差得到了显著改善,但少数持续应用丙吡胺的MVHOCM患者出现了严重的抗胆碱能副作用,且大多患者不能耐受。丙吡胺对于合并心房颤动或心房扑动的MVHOCM患者效果较佳。西苯唑啉与丙吡胺同属Ⅰa类抗心律失常药,但其抗胆碱能作用较弱。Hamada等报道,23例MVHOCM患者口服西苯唑啉治疗,在口服西苯唑啉后2h、3个月时,患者左心室中部压差明显下降,舒张期二尖瓣口E/A比值与心功能明显改善,且无明显的抗胆碱能副作用,此研究表明西苯唑啉有望成为治疗MVHOCM的新型药物。 2.非药物治疗:(1)外科手术治疗:目前外科手术治疗MVHOCM的主要适应证为纽约心功能分级Ⅲ~Ⅳ级且对药物治疗(β受体阻滞剂、钙通道阻滞剂等)反应不佳者。Schulte等将108例心功能Ⅲ~Ⅳ级的HCM患者分为96例肥厚型梗阻性心肌病(HOCM)组和12例MVHOCM组,行外科手术切除左心室室间隔和中部肥厚心肌,术后HOCM组与MVHOCM组左心室压力阶差均降低,两组远期总体死亡率均显著低于常规药物治疗组,但MVHOCM组的住院死亡率高于HOCM组。故外科手术治疗MVHOCM应该严格掌握适应证,其长期疗效仍有待于大规模临床试验进一步证实。此外,当MVHOCM合并乳头肌显著肥厚而导致二尖瓣脱垂时,可考虑行二尖瓣置换术,而对于合并严重心尖室壁瘤且反复发生室性心动过速者应行心尖室壁瘤切除术。(2)经皮室间隔心肌化学消融术(PTSMA)治疗:可通过化学消融方法解除左心室中部肥厚梗阻,与外科手术相比可降低患者的住院时间和成本。目前PTSMA治疗MVHOCM的主要适应证为患者不能耐受药物治疗或经药物治疗后仍存在严重的症状,尤其是行外科手术失败者。但目前尚无PTSMA与外科手术治疗MVHOCM的大规模随机对照研究,且MVHOCM患者PTSMA术后的近期与长期疗效和预后均不明确,且易导致室壁瘤形成、心力衰竭等并发症,从而使此项技术的临床应用受到一定的限制。(3)双腔DDD起搏器治疗:Begley等报道14例临床症状严重且对药物治疗反应不佳的MVHOCM患者,对其行DDD治疗,结果表明在随后的(4.75±2.90)年的随访中,无患者死亡,MVHOCM患者心功能分级明显改善,运动耐量时间延长,心尖部与左心室中部压差明显降低。然而另一项随机对照试验证实DDD在MVHOCM治疗中仅有有限血液动力学和症状改善,其治疗效果具有不确定性。因此,目前并不推荐DDD作为药物治疗无效的MVHOCM的一线治疗措施,但可作为外科手术或PTSMA治疗失败后的补救措施,尤其是同时合并心动过缓、高度房室传导阻滞或束支传导阻滞者。一般认为,当MVHOCM合并心尖室壁瘤时,其一级预防治疗应包括置人性DDD治疗。(4)置入式心脏除颤器(ICD)治疗:对于存在猝死高危因素,如曾有心脏骤停史,HCM相关猝死家族史,反复晕厥史,左心室肥厚≥30 mm及致命性心律失常(如自发性持续性或非持续性室性心动过速)者应考虑ICD治疗。 七、展望 目前国内外对MVHOCM的研究报道较少,仅限于单个病例报道或小样本病例分析。我国MVHOCM的流行病学特点、致病基因型、临床特征、治疗及预后等仍不清楚,有待于大样本量的临床研究,以全面了解我国MVHOCM的发病特点并建立适合我国MVHOCM的诊断标准和治疗措施。我国尚需开展MVHOCM患者的基因突变的检测工作,以期发现MVHOCM新的致病基因及其突变位点,并将遗传学与临床研究相结合以进一步阐明其致病基因型与表型关联,探讨能否通过基因学检测为MVHOCM的患病风险、诊断、治疗和预后提供依据。 |